据调查,世界上很多人都死于癌症。
而肺癌是中国乃至全世界发病率和死亡率最高的癌症,预计在2018年,将会有209万的新发病例和176万的死亡病例,占肿瘤相关死亡人数的近五分之一(18.4%)。
那么,肺癌最容易缠上哪些人呢?往往经验提示我们,肺癌高危人群以老年、男性、吸烟者为主,事实果真如此吗?复旦大学附属肿瘤医院的陈海泉教授为大家揭开这层神秘的面纱。
专家介绍

陈海泉——医学博士、主任医师、教授、博导
复旦大学附属肿瘤医院胸外科主任、胸部肿瘤多学科诊治组首席专家、肺癌防治中心主任。中国医师协会胸外科医师分会副会长,中国抗癌协会肺癌专业委员会常委,中华医学会胸心血管外科学会委员,上海医学会胸外科分会副主委,上海市抗癌协会胸部肿瘤委员会主委。美国胸外科医师协会(STS)国际理事(2016-2018年)、欧洲胸外科医师协会(ESTS)会员、亚洲胸心血管外科协会(ASCVTS)理事。主持国家自然科学基金重点项目及面上项目、市部级重点等多项科研项目。
不吸烟女性肺癌发病率增加
肺癌是癌症发病率和死亡率最高的肿瘤,近年发病率不断攀升,增速已居八大癌症之首。据世界卫生组织报道,2018年全球新增肺癌患者约209万人,详细数据见下图。
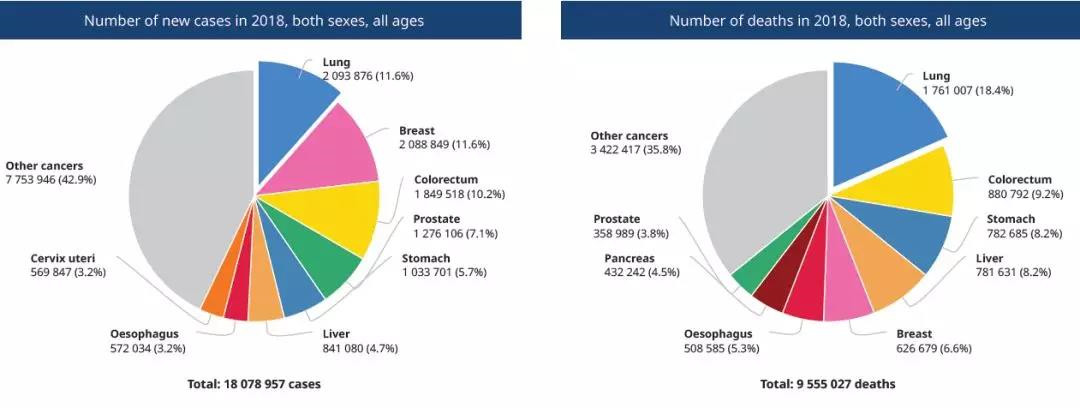
肺癌发病人群占癌症总发病人群比重
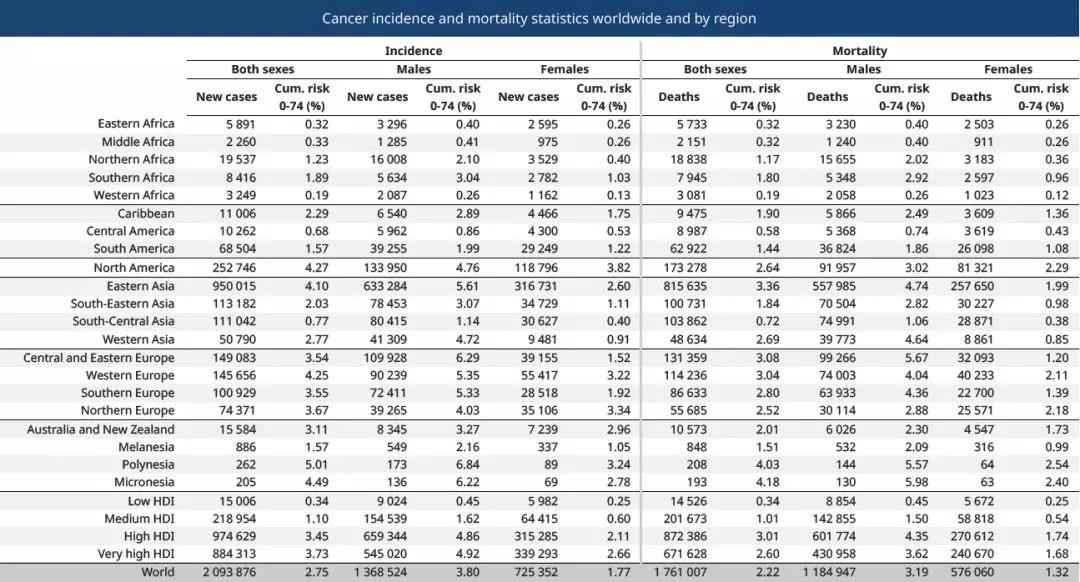
全球2018年新增肺癌人数统计
陈教授及其研究团队自2011年起,搜集了上海三家医院,江苏、广东以及山东各一家医院的肺癌相关数据,地域上跨越数千公里。而医院体检均发现,查出肺癌的患者中,女性、不吸烟者、年轻者比例也相对升高。
据2008-2017年复旦大学附属肿瘤医院的统计数据显示:不吸烟的人群从30%上升至60%左右,性别比例中,男女肺癌比例也出现逆转,现在女性肺癌患者占到约60%,男性只占30%-40%。
此外,陈教授团队在上海市闵行区多个社区卫生服务中心开展了基于社区的低剂量CT肺癌筛查研究,共筛查11332人,诊断出原发性肺癌27例。按照过去传统定义的高危因素筛查肺癌高危人群,其中83%是吸烟者,63%为男性。但是,实际查出来的肺癌结果显示,仍是不吸烟的女性患者居多。
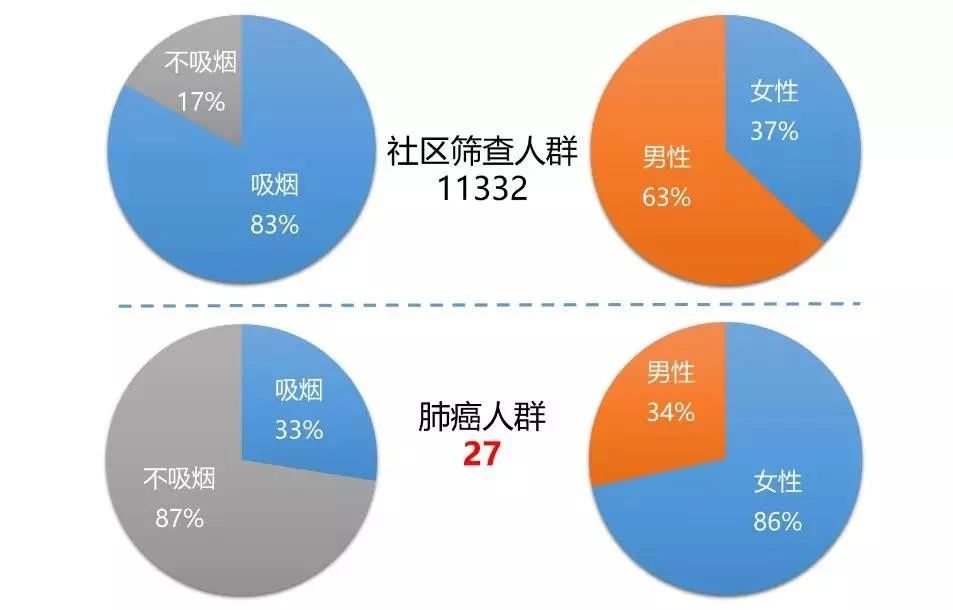
闵行社区肺癌筛查调查结果
随着低剂量螺旋CT(LDCT)在中国的普及,过去十年间早期肺癌的检出率大大提高。通过上述的调查研究表明,中国肺癌发病率在年轻人群、女性和非吸烟者中显著提高。
肺癌高危人群,带来全新挑战
1.如何为肺癌的筛查定义新的高危人群
在中国,肺癌的人群结构与外国并不太一样。在国外,肺癌的高发人群仍然是抽烟、高龄(55至70多岁)。而在中国,高危人群可能需要被重新定义。我们传统定义的高危人群,这一部分人群的肺癌发病率并没有增加,反而过去认为不是高危人群的人,肺癌发病率增加了。
2.年轻的非吸烟女性肺癌人群的病因学研究
过去我们总认为一些“老烟枪”更容易得肺癌,但是越来越多的数据表明,不抽烟的女性肺癌发病率正在上升。一定是出现了一个新的致癌因素,比吸烟还要强大,但它具体是什么,目前还没有十分确凿的证据。
3.干预诊断时间
由于表现为磨玻璃结节(GGO)的病理类型多变,有早期肺腺癌(不典型腺瘤样增生、原位腺癌及微浸润腺癌)、炎症、水肿及出血等疾病,如何提高诊断的准确率也是面临的挑战之一。目前尚无可靠手段预测结节生长快慢,时间是最好的鉴别诊断方式。
4.过度诊断和过度治疗
试验证明采用低剂量螺旋CT(LDCT)对肺癌高危人群进行筛查可使肺癌病死率下降20%,肺癌筛查在中国更加普遍,但此外为了筛查出侵袭性的肿瘤,也会筛查出一些并没有相应临床症状的惰性肿瘤。CT筛查对于总体肺癌的过度诊断率为18.5%,这些过度诊断的发生对于筛查显然是不利的,因为会造成不必要的花费、精神负担及癌肿治疗带来的病死率的增加。
理论创新——胸外科全面微创手术3.0
随着越来越多的早期肺癌因筛查被发现,肺癌的疾病谱正在发生着变化。面对这样的转变,外科手术的策略也向着“微创”前进。陈教授及团队通过胸外科在“微创领域”的相关问题,创新提炼出了“胸外科全面微创手术3.0”。
何为“微创手术”?手术切口小呗!可能很多小伙伴与小编的想法类似,那我们真的是too young too simple 啦!
如今,微创手术早已不稀奇,“切口小”曾令微创手术一举成名,但这只是一部分。微创治疗,不能仅停留在切口小这个层面上,应该是在达到相同甚至更好的治疗效果的同时,减少手术带来的创伤。而手术的创伤主要有三个来源:看得见的伤口创伤、看不见的脏器损伤和对全身系统的影响。真正全面的微创治疗,是在多学科参与下,为病人选择合适的手术、合适的切口,保留正常的肺组织和淋巴结,尽可能短的时间内完成手术,并平衡切口、脏器和系统损伤。这也是胸外科全面微创手术3.0的理论创新所在。
在医学技术日新月异的现今,不能再执著于追求手术形式上的“切口小”,而在于病人活得更长、活得更好。
建立个体化诊疗体系
依托胸外科微创技术优势,形成早期非小细胞肺癌外科治疗为主的个体化诊疗体系。历时多年,从创建新的诊疗规范,减少患者手术创伤,到形成基于分子分型与病理亚型的个体化治疗规范,此项个体化诊疗体系的建立和推广成效显著。
术前:个体化诊断
以磨玻璃结节肺癌为例,病人在术前检查时,通常需要进行包含胸部CT、腹部CT、透露MRI等7项检查,通过前瞻性的观察研究可以发现,根据患者的病情不同,我们可以有选择性的进行术前检查。对此,医生提供选择性检查方案,对于属于淋巴结未转移的惰性肿瘤人群,可免除做支气管镜、骨扫描、脑MRI等检查;通过用EBUS-TBNA微创活检代替纵膈镜等策略,减少患者痛苦,同时减少医疗资源的浪费。
术中:精准切除
在手术过程中,有些结节过小,既看不见也摸不到,通过开展术前带钩钢丝定位下肺小结节切除术,可以精确定位切除。经过研究总结淋巴结转移规律,判断哪些有转移,哪些没有转移,可以为制定纵膈淋巴结清扫个体化清扫提供有效支撑。通过术中冰冻病理指导早期肺癌亚肺叶切除,仅需10-15分钟,就可以快速判断病情恶性程度,决定切除区域。虽然这些技术距离广泛开展还需时日,但是它们代表了外科个体化治疗早期肺癌非常重要的一步。
术后:分子分型
现在,90%的东亚不吸烟肺癌患者都能够划分到已知的分子亚型,这使得鉴定大多数非小细胞肺癌中存在特异的分子缺陷是有可能的,将为绝大多数肺癌患者的个体化治疗指明方向。同时,建立我国肺癌分子分型体系,明确驱动肿瘤发生的突变基因,开发针对性疗法,也是“量体裁衣式”个体化治疗的前提。
互动问答

Q:药物控制和手术控制之间是怎样的关系?
A:临床实验证明目前没有证据,可以开展相关的研究。
Q:我在体检过程中也会碰到说有3㎜的结节?怎么看待这样大小的结节?
A:肺部结节普遍存在,但大部分结节属于良性的,判断肿瘤属于良性还是恶性,取决于结节的类型和形态,与大小无关。
Q:在通过选择性术前检查的情况下,做了早期肺癌切除手术,术后年度检查的时候是否还需要再做支气管镜、骨扫描等检查?
A:不需要。
Q:RET基因,是不是癌?
A:现代提倡精准治疗,有些有RET基因融合发病率是很低的,RET基因融合是NSCLC新的分子原型,但发病人群很少,也就1%-2%,最好随访观察2个月以后再看。
